同济泌外杨欢医生科普号
- 精选 肾脏肿物的影像学检查和鉴别诊断
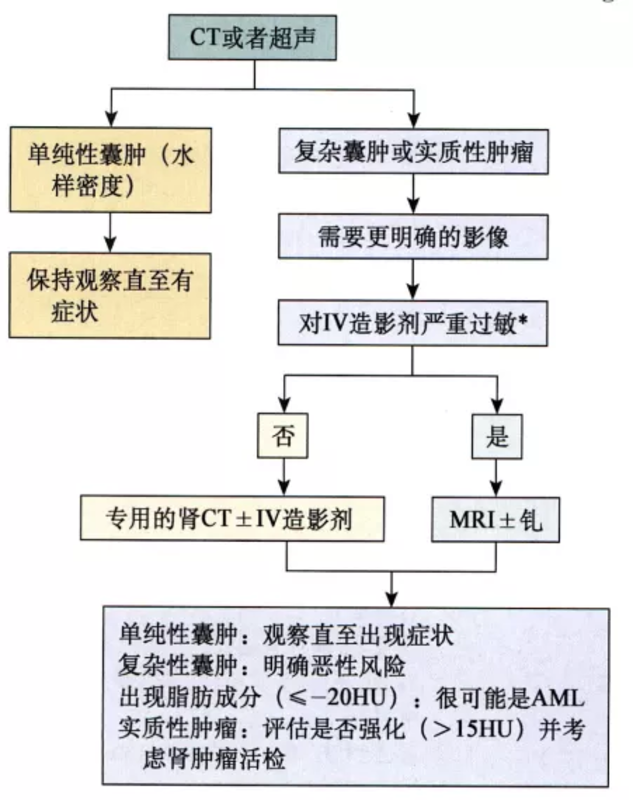
AML.血管平滑肌脂肪瘤;CT.计算机断层扫描;HU.Hounsfield单位;IV.静脉注射;MRI.核磁共振成像1)超声具有无创、准确和相对便宜的优点,超声能够可靠地鉴别实性和液性病变,在该类病变的鉴别中一直具有重要作用。单纯性肾囊肿的超声诊断标准已明确,包括光滑的囊壁、内部圆形或椭圆形的无回声区及伴有强声影的透声特征。2)薄层肾CT扫描仍然是描述肾肿物特征最重要的影像学检查。一般来说,任何肾肿瘤,如果静脉注射造影剂后进行扫描,其强化超过15HU则应该考虑肾细胞癌(RCC),除非有证据可以否定。CT呈负值(<-20HU)的实性病变提示含有脂肪成分,可以诊断为血管平滑肌脂肪瘤(AML)。3)磁共振成像(MRI)是鉴别肾肿瘤的另一种标准影像手段。静脉注射钆造影剂的MRI也能评估肿瘤良、恶性,即使仅是定性而不是定量。4)肾动脉造影对肾肿瘤的诊断有局限性。目前经常难以可靠地将RCC与良性肾肿瘤区分开来,包括嗜酸细胞瘤、乏脂血管平滑肌脂肪瘤(AML)。10%~20%CT强化的具有RCC特征的小体积肾实质性肿瘤术后被证实是良性肿瘤。 5)肾肿瘤穿刺活检在鉴别肿瘤良、恶性中的作用现在被重新重视。尤其对那些从观察到手术切除等多种治疗选择的潜在候选者,肾肿瘤活检现在被越来越多地考虑。
 杨欢 副主任医师 武汉同济医院 泌尿外科1018人已读
杨欢 副主任医师 武汉同济医院 泌尿外科1018人已读 - 精选 50岁以上男性常规体检-前列腺癌的筛查与确诊
全球前列腺癌发病率在男性所有恶性肿瘤中位居第二。美国前列腺癌的发病率甚至已经超过肺癌,成为危害男性健康的头号肿瘤。我国前列腺癌的发病率虽然远远低于欧美国家,但国家癌症中心数据显示:2014年前列腺癌在男性恶性肿瘤发病率排名中已位列第6位,死亡率排第9位。如何尽早做有效的筛查和确诊前列腺癌,我们已经进行了深入的研究和探索。根据《中国前列腺癌早期诊断专家共识》意见,目前学界公认的前列腺癌早期临床诊断模式为“三阶梯”法。所谓“三阶梯”法,是指利用各个前列腺检查手段,由浅入深,层层递进,最终直至前列腺癌的病理活检的“三步走”诊疗方法。第一步:DRE+ PSA直肠指诊(DRE)是门诊前列腺癌患者的重要检查手段,简便易行,且受检患者无较大痛苦。研究显示约18%的前列腺癌患者是单独经由DRE发现的,而且DRE异常的患者往往能够更好的预示病情进展。前列腺特异性抗原(PSA)是由前列腺上皮细胞分泌产生的一种蛋白酶,可以分解精液中的凝固蛋白酶和纤维结合素,帮助射精后的精液液化,并具有免疫调节作用和上调前列腺内细胞生长的作用。当前列腺发生癌变后,正常组织被破坏,大量PSA会进入血液循环,导致血清中PSA升高,因此被当作诊断前列腺癌的标志物。我国《前列腺癌诊疗规范》指出血清总PSA>4.0ng/ml即为异常,就需要考虑前列腺癌的可能性,但考虑年龄和前列腺大小等因素,初次PSA异常者往往需要进行复查。并且值得注意的是PSA存在灰区(即PSA值处于4~10ng/mL之间),在这一灰区之内的患者存在一定的不确定性,需要结合其他指标,如游离PSA比值、PSA密度、PSA速率等进行综合判断。当PSA位于灰区之外,>10ng/mL的患者,则可能具有较高的前列腺癌患病风险,需要进行进一步的检查。目前国内外比较一致的观点是,PSA>4ng/ml为异常,可以肯定的是,PSA越高,发生前列腺癌的概率就越大,根据欧美国家的医学资料显示,PSA数值与前列腺癌的风险概率如下:第二步:TRUS+MRI如果DRE或者 PSA出现了异常,往往进入前列腺癌确诊的第二步:影像学检查。诊断前列腺癌常用的影像学检查主要包括经直肠前列腺超声(TRUS)和多参数磁共振扫描(MRI)。TRUS无创,廉价、便捷,在前列腺癌检查中得到了较为广泛的运用,但典型的前列腺癌超声征象并不常见,因此对于早期的前列腺癌患者,TRUS检查价值有限,诊断特异性较低。但TRUS可以引导前列腺癌活检穿刺,仍具有极大的临床价值。核磁共振(MRI)在前列腺癌诊断中的价值得到广泛的认可,尤其是多参数MRI技术,对前列腺癌的期诊断和临床分期具有极大价值。MRI还可以与TRUS联合应用,实现前列腺靶向穿刺活检,国外文献报道可提高约20%的早期前列腺癌检出率。其他的影像学检查如骨扫描对判断前列腺癌骨骼转移具有辅助作用,但在早期的诊断中价值有限。近来C-11 胆碱 PET-CT 已被用于检测和区分前列腺癌和良性组织,其诊断准确度远高于传统影像学检查,如磁共振、CT及前列腺超声,条件允许可进行C-11 胆碱 PET-CT协助早期前列腺癌的诊断第三步:前列腺癌穿刺活检病理活检是诊断前列腺癌的“金标准”,是确诊前列腺癌最可靠的手段。但穿刺活检属于有创操作,会引起血尿、血精、感染等并发症。因此前列腺癌穿刺活检需要严格的应用指征:·DRE发现前列腺可疑结节+任何PSA值·TRUS或MRI发现可疑病灶+任何PSA值·PSA>10 ng/ml;·PSA 4~10ng/ml,游离PSA比值可疑或 PSA密度值可疑为了提高穿刺活检的检出率,前列腺癌穿刺活检往往还需要经超声进行引导。在进行穿刺之前,医生往往还要对患者预防性的使用抗菌药物和灌肠,以保障穿刺活检的实施。需要说明的是,前列腺系统穿刺活检术可能存在假阴性或者漏诊,并非一次穿刺就能“万事大吉”,有重复穿刺的可能。总之,前列腺癌的确诊是一个系统工程,需要临床医生的仔细检查和谨慎验证,需要先进检查技术的更新和应用,更需要就诊患者的积极配合。前列腺癌不可怕,早诊早治应对它!
杨欢 副主任医师 武汉同济医院 泌尿外科2730人已读 - 精选 青壮年阵发性头痛、出汗、心慌-小心嗜铬细胞瘤
青壮年高血压、代谢紊乱与儿茶酚胺过度分泌有关, 最常见的儿茶酚胺增多症就是嗜铬细胞瘤,主要症状有:1、高血压表现为阵发性高血压和持续性高血压或持续性高血压阵发性发作阵发性高血压可由于体位变化(坐位、蹲位突然站立)、搬取重物、情绪波动剧烈等诱发的剧烈头痛、面色苍白或潮红、四肢风冷、恶心呕吐、大汗淋漓、心慌、气紧、视野模糊等。持续高血压阵发性发作时血压有时高到一般测量仪测不出。2、代谢紊乱:高血糖、糖尿,血脂高(血游离脂肪酸和胆固醇增高);少数病人四肢无力(抽血检测低血钾)3、异位嗜铬细胞瘤:肾上腺外嗜铬细胞瘤如位于膀胱,常在排尿时或尿后出现阵发性高血压,表现心慌、头昏、头痛出现上述症状即时到医院就诊做定位诊断:1、B超作为最简便、价廉、无创的检查手段应该为门诊筛查普查首选,可反复检查,但是B超检查与检查者有关,客观性较差。2、在B超检查阴性但临床怀疑的病人可以进行CT检查:肾上腺CT平扫+增强为首选推荐检查:对肾上腺嗜铬细胞瘤检出率近100%,异位嗜铬细胞瘤检出率近70%,必要时CTA血管成像可同时了解肿瘤与周围大血管关系。如果单纯髓质增生者仅表现为肾上腺体积增大但无肿瘤影像。3、肾功能不全患者不能行肾上腺CT增强者可使用磁共振MRI平扫,检出率与CT相似。4、碘131-间位碘苄胍MIBG肾上腺髓质显像是对嗜铬细胞瘤最为特异的检查。但由于MIBG是对全身嗜铬组织的特异性扫描,因此适合于具有典型症状但CT未发现的肿瘤,尤其是多发的、异位的或转移性的嗜铬细胞瘤。住院检查:血儿茶酚胺、24小时尿儿茶酚胺和VMA(香草扁桃酸),必要时酚妥拉明抑制试验。注意:嗜铬细胞瘤的良、恶性不能通过原发病灶的术后病理确定。恶性嗜铬细胞瘤在所有嗜铬细胞瘤中不到1/10,瘤体通常很大,恶性变体现为有转移和周围组织侵犯,血管和淋巴管中有癌栓形成。目前只能通过儿茶酚胺激素的测定以及终生随访来早期发现复发。一般影像学大于6cm肾上腺占位形态不规则,有钙化区。治疗:可使用腹腔镜或机器人辅助下手术切除肿瘤或增生肾上腺可获得良好疗效,术后复发肿瘤病人可采用碘131-间位碘苄胍MIBG内放射治疗。
杨欢 副主任医师 武汉同济医院 泌尿外科2458人已读 - 精选 高血压、四肢无力、多饮、烦渴、夜尿多-小心肾上腺醛固酮瘤
原发性醛固酮增多症:肾上腺皮质增生或肿瘤,致醛固酮自主性的分泌增多,引起潴钠排钾,体液容量扩张而抑制了肾素-血管紧张素系统的活性。临床表现为高血压和低血钾综合征群。占高血压患者10%。分类:1.肾上腺醛固酮瘤65%~85%(aldosterone-producing adenoma,APA)2.特发性醛固酮增多症15%~40%(idopathichyperaldosteronism,IHA)还有糖皮质激素可抑制性醛固酮增多症(glucocorticoid-remediable aldosteronism,GRA)、原发性肾上腺皮质增生<1%(primary adrenal hyperplasia,PAH)、产生醛固酮的肾上腺癌<1%(aldosterone-secreting adrenocortical carcinoma)、产生醛固酮的异位肿瘤(aldosterone-secreting ectopic tumor)。症状:1.高血压:主要的表现,早期可出现。一般不呈恶性经过。BP:170/100mmHg左右早期:高血压、醛固酮增多、肾素-血管紧张素被抑制第二期:高血压、轻度低钾第三期:高血压、严重低钾肌麻痹2.肌无力劳累、久坐、呕吐、腹泻诱发肌无力(周期性麻痹),常见在下肢,可累及四肢,呼吸、吞咽困难肢端麻木、手足搐搦:游离钙和血镁(随尿排出过多)减低。3.多尿、夜尿增加;尿蛋白增多(低钾性);常并发尿路感染4.心律失常:期前收缩(室性早搏多见)、室上性心动过速5.糖耐量异常:高血糖门诊检验:低血钾、高血钠、碱中毒(血pH值和CO2CP为正常高限或略高于正常)、尿pH值为中性或偏碱性、少量尿蛋白;尿比重较固定(1.010~1.018)而减低影像学定位:B超:显示直径>1.3cm腺瘤(1cm以下超声难以发现)CT:首选检查,显示直径>1cm腺瘤,多为单侧碘131-碘化胆固醇肾上腺核素扫描:对腺瘤、癌和增生的鉴别有帮助肾上腺血管造影:通过造影可测两侧肾上腺血管内醛固酮含量,对诊断价值较大治疗:1.APA:手术摘除醛固酮瘤。术前低盐饮食,螺内酯准备100-400mg,每天2-4次,严重者静脉补钾。血钾在1周内恢复。大多数的血压可以恢复正常;术后血压轻度升高,降压药可控制。2.原发性肾上腺增生者,肾上腺大部切除或单侧肾上腺切除术
杨欢 副主任医师 武汉同济医院 泌尿外科2976人已读 - 精选 中老年男性无痛性血尿要注意-膀胱肿瘤的早期诊断和治疗
膀胱肿瘤包括膀胱癌和膀胱良性肿瘤。在我国,男性膀胱癌发病率位居全身肿瘤的第八位,女性排在第十二位以后。2002年我国膀胱癌年龄标准化发病率男性为3.8/10万,女性为1.4/10万。近年来,我国部分城市肿瘤发病率报告显示膀胱癌发病率有增高趋势。膀胱肿瘤目前位居泌尿男生殖系肿瘤的首位。膀胱癌男性发病率为女性的3-4倍。老年人常见,40岁以下病人不到1%。 膀胱肿瘤分类: 被覆尿路的上皮统称为尿路上皮(urothelium)或移行上皮(transitional epithelium)。膀胱癌包括尿路上皮(移行)细胞癌、鳞状细胞癌和腺细胞癌、小细胞癌、混合型癌、癌肉瘤及转移性癌等。膀胱尿路上皮癌最为常见,占膀胱癌的90%以上;膀胱鳞状细胞癌比较少见,约占膀胱癌的3%~7%。膀胱腺癌更为少见,占膀胱癌的比例<2% ,膀胱腺癌是膀胱外翻最常见的癌。膀胱良性肿瘤包括内翻性乳头样瘤等。临床表现: 全程无痛肉眼血尿是膀胱癌最常见的症状,血尿轻时可表现为镜下血尿,血尿出现时间及严重程度与肿瘤严重程度并不呈正比。膀胱癌患者亦有以尿频、尿急为首发表现,可能为原位癌刺激膀胱所致。其他症状还包括阻塞输尿管所致腰胁部疼痛、下肢水肿、尿潴留等。若有体重减轻、肾功能不全、腹痛或骨痛,极有可能为晚期症状。诊断技术: 有血尿的中老年男性患者都应排除尿路上皮癌(包括膀胱癌)的可能。首先应进行尿常规检查,必要时用尿红细胞相位检查以鉴别内科性或外科性血尿。 门诊超声检查可以对泌尿系尤其是膀胱进行无创筛查 静脉尿路造影可对泌尿系的尿路上皮肿瘤做更细致的判断。膀胱多序列多参数3.0T磁共振VI-RADS可区分浸润深度指导治疗方案 膀胱镜检查和活检是诊断膀胱癌最可靠的方法。通过局麻膀胱镜检查可以明确膀胱肿瘤的数目、大小、形态(乳头状的或广基的)、部位以及周围膀胱粘膜的异常情况,同时可以对肿瘤和可疑病变进行活检以明确病理诊断(我科开展无痛膀胱镜检)。膀胱镜检 注意:在对患者诊断膀胱癌的同时,一定要进行上尿路的评估(可使用磁共振水成像MRU),原因为上尿路上皮细胞同样为尿路上皮细胞,很有可能同时发生肿瘤。 无创检查如:尿细胞学检查、尿膀胱肿瘤抗原BTA、尿FISH(我们科常规开展)等,对膀胱癌的无创筛查或观察随访有一定参考意义。 鉴别诊断:血尿需与结石、泌尿系感染、肾小球肾炎、肾病综合症等进行鉴别,膀胱肿瘤的良恶性鉴别主要靠膀胱镜取活检病理。 预防:拒绝香烟、化工胶水接触、减少憋尿 浅表性膀胱癌(非肌层浸润性膀胱癌NMIBC):膀胱癌仅限于膀胱粘膜表面,大约75%的膀胱癌在这个早期阶段被发现,存活率大于90%。是膀胱癌最易于治疗的阶段,可经尿道保膀胱手术(经尿道膀胱肿瘤铥激光整块切除),术后常规行膀胱灌注一段时间预防复发。多达70%的NMIBC患者最终还是会出现肿瘤复发,而10–20%的患者会发展为肌肉浸润性膀胱癌(MIBC)。因此术后定期行尿道膀胱镜检或尿BTA检查非常重要。 如果癌症扩散到膀胱粘膜肌层以外(MIBC),治疗变得更加困难,存活率会下降,膀胱根治性切除并尿流改道是肌层浸润性膀胱癌最佳选择,但手术大,需要尿流改道,病人初始难以接受,手术前后需要行化疗。 最好的尿流改道方式是原位膀胱:顾名思义就是用肠道重建新膀胱从原尿道出尿,腹部上没有留造口袋,但有严格适应症,且并发症较多。 参考文献:1.《中国泌尿外科专科医师培养教程》2.《膀胱切除及尿流改道手术学》3.Yang Huan,Wang Ning,Han Shanfu,et al.Comparison of the efficacy and feasibility of laser enucleation of bladder tumor versus transurethral resection of bladder tumor: A meta-analysis. Lasers in Medical Science,2017 ;32(9):2005-2012.doi:10.1007/s10103-017-2308-5科研立项:量子点荧光-磁性-靶向纳米球分选膀胱癌尿脱落细胞的研究,1802030,5万元,2015/1-2016/12,华中科技大学自主创新研究基金(青年教师基金),负责人
杨欢 副主任医师 武汉同济医院 泌尿外科4252人已读 - 精选 肾盂、输尿管(上尿路)尿路上皮癌患者的评估和诊断
尽管是一种罕见的疾病,上尿路尿路上皮癌的发病率正在上升。它与多种风险因素有关,包括吸烟、芳香胺、摄入马兜铃酸、砷以及慢性炎症。CT尿路造影(泌尿系统CT增强)是推荐的首选成像方式,并在特定情况下辅以MRI、超声和静脉尿路造影。正在积极寻找用于检测上尿路(肾盂、输尿管)尿路上皮癌的尿液标志物。流行病学 上尿路尿路上皮癌(UTUC)是一种罕见病,仅占所有尿路上皮(肾盂、输尿管、膀胱、尿道)癌的5-10%。1]。在所有接受血尿检查的患者中,有0.1%~0.7%出现这种疾病[2,3]。近年来,美国泌尿外科学会AUA建议对所有肉眼血尿和≥35岁的镜下血尿患者进行检查,这导致发病率增加。美国国家癌症研究所的监测流行病学(SEER)数据库研究发现:年发病率从1973年的每10万人1.88例上升到2005年的2.06例[4]。尽管如此,大多数上尿路上皮癌患者(高达60%)仍然在晚期肌层浸润阶段被诊断出来,而膀胱肿瘤中只有15-25%[5]。5年疾病特异性生存率总体为75%,原位、局部、区域和远处转移的疾病生存率分别为95%、88.9%、62.5%和16.5%。与膀胱尿路上皮癌相似,UTUC男性:女性发病率为3:1,发病率在70-90岁人群中达到高峰[6]。发生UTUC的风险因素包括接触烟草、职业接触致癌芳香胺、摄入马兜铃酸和砷以及慢性炎症。烟草暴露会以剂量依赖的方式增加UTUC的风险:在20包年或以下的患者中增加两倍,在60包年或以上的患者中高达6.2倍[7]。幸运的是,戒烟有助于将UTUC风险从4.4倍降低到2.3倍[8]。此外,在接受根治性肾输尿管切除术的患者中,重度吸烟史和吸烟状况与疾病复发和癌症特异性死亡率的风险增加有关[9]。接触联苯胺和β-萘等职业危害也会增加UTUC的风险。尽管这些物质自1960年代以来已被禁止,但在接触后可能会长时间发生肿瘤[7]。 致癌物质马兜铃酸可诱导p53基因第139位密码子发生突变,导致中草药肾病或巴尔干地方性肾病患者发生UTUC[7]。同样在自流井饮用水中发现的无机砷也与诱变UTUC风险增加有关。在台湾西南海岸人群中发现的特别高的UTUC发病率被认为与摄入这两种物质有关。最后与细菌感染和尿路结石/梗阻相关的慢性炎症与上尿路鳞状细胞癌的发展有关。遗传性UTUC与遗传性非息肉病性结直肠癌(HNPCC)或Lynch综合征有关[11]。这些患者在四个DNA错配修复基因中有种系突变,导致微卫星不稳定。HNPCC患者发生UTUC的终生风险为6%,比一般人群高出14-22倍[12]。虽然没有关于筛查HNPCC患者的UTUC的指南,但已经提出了对有遗传性UTUC风险的患者进行HNPCC筛查的方法:这些患者往往发病较早(平均年龄55岁)并且更有可能是女性[13]。推荐对60岁以下的UTUC患者进行HNPCC筛查:既往有HNPCC相关癌症病史,一名一级亲属在50岁之前诊断出患有HNPCC相关癌症,或两名一级亲属患有HNPCC相关癌症[13]。在另一项研究中,利用阿姆斯特丹标准II和肿瘤免疫组织化学对错配修复蛋白进行了即时筛查,并确定了有风险的患者进行遗传咨询。这种即时检测方法确定了13.9%的所有UTUC患者存在风险,其中37.5%被证实患有HNPCC[14]。目前,尚未在任何HNPCC筛查指南中采用具体方案[15]。 诊断 与UTUC相关的最常见症状是血尿,发生在70-80%的患者中。有趣的是在一项对3556名因血尿进行检查的患者的观察性研究中,UTUC仅在出现肉眼血尿的患者中被诊断出来[3]。其他患有局部晚期疾病的患者可能会出现腰痛(20%)和腰椎肿块(10%)[15]。厌食、体重减轻、不适、疲劳、发烧或盗汗等全身症状预示着预后较差,应促使进行更严格的转移评估。CT尿路造影CT尿路造影是一种相对较新的诊断成像技术,它通过在螺旋断层扫描成像过程中快速获取薄切片来产生高分辨率图像,它是诊断UTUC最准确的成像方式:敏感性范围在67%和100%之间,特异性在93%和99%之间[16,17]。在最近一项包含1000多名患者的五项研究的荟萃分析中,汇总的敏感性和特异性分别为96%和99%[18]。由于CT尿路造影在UTUC的检测、分期和监测中具有广泛的可用性和经证实的有效性,因此CT尿路造影已被欧洲泌尿外科学会EAU和其他指南委员会推荐为首选的成像方式。尽管存在标准步骤程序,但辅助程序中的细微差别,例如成像前尿路扩张、造影剂注射方法、造影后成像的时间和数量以及双能量技术,都会显着影响扫描质量。诊断准确性取决于扩张的肾内集合系统和输尿管的最佳对比混浊。已经证明通过静脉输注或口服摄入的水合可以充分扩张集合系统以准备扫描。此外,使用利尿剂(速尿10-20mg)与静脉输注联合使用可进一步提高图像质量,尤其是输尿管中段至远端段的可视化。19]。这些增强的图像是否会转化为临床益处尚不清楚,因为在没有任何二次发现的情况下,非混浊的输尿管段不太可能存在未诊断的UTUC。事实上,通过额外的成像来追踪未遮盖的输尿管段以试图实现输尿管整个长度的完全可视化只会导致更高的辐射暴露[20]。可以采用两种策略来全面显示肾实质和集合系统(图33.1)。在非增强扫描之后,可以注射整个造影剂,在实质增强期间拍摄图像,并在延迟后再次对排泄期成像。或者,可以分开注射造影剂,首先注射30%,然后延迟8分钟再注射剩余部分[21]。此后,获得单次扫描以同时评估实质增强(来自第二次对比剂)和排泄(来自第一次对比剂)阶段。单次造影剂推注技术的优点包括实质增强期的最佳可视化、评估尿路上皮增强的能力,以及在造影剂注射初始量较高的情况下改善集合系统的膨胀和混浊。另一方面,由于需要进行三个单独的扫描,这种技术会产生更高的累积辐射暴露。相比之下,分丸技术可减少15-40%的辐射剂量,推荐用于具有低风险特征的年轻肿瘤患者。核磁共振使用MRI检测UTUC有几个缺点。与非增强CT扫描不同,非梗阻性尿路结石的诊断可能很困难,因此很难根据是否存在充盈缺损来诊断UTUC。此外,MR图像的空间分辨率明显低于CT尿路造影,并且更容易出现运动伪影。图像采集时间要长得多,MRI的成本大约是CT的三倍。由于所有这些原因,MRI通常仅用于因放射或碘对比剂禁忌症而无法接受CT的患者。另一方面,MR成像在没有电离辐射的情况下提高了软组织分辨率。因此,可以对初始扫描时图像质量欠佳的区域进行重复扫描。它还与造影剂给药的风险较低有关,主要是由于所需的剂量较低。在迄今为止最大的一项研究中,包括91次MR尿路造影检查,发现UTUC检测的敏感性和特异性分别为69%和97%。对于肾功能正常的患者,可以使用1.5T或3.0T系统进行排泄性MR尿路造影。本研究的方案类似于CT尿路造影,其中图像是在注射造影剂后的实质增强和排泄阶段获得的。静脉内(IV)水化(250mL生理盐水)和/或利尿剂(10mg速尿)用于稀释肾脏收集系统内排泄的钆,从而最大限度地减少有问题的成像伪影。对于有静脉造影禁忌症的患者,可以进行MR水成像。尽管不如MR尿路造影敏感,但这种方式利用与上尿路内尿液相关的高T2信号强度来勾勒出由UTUC引起的任何充盈缺陷。最近,已经评估了弥散加权MRI(DWI-MRI)在检测UTUC中的性能。在对102名高危患者的回顾性研究中,发现敏感性和特异性分别为92%和91%。证明在CT尿路造影中增加DW-MRI可以提高对肿块形成和壁增厚病变的诊断准确性[23]。作者建议DWI-MRI有可能取代选择性尿细胞学检查作为在CT表现模棱两可的情况下明确诊断UTUC的辅助检查。综上所述,尽管MRI在UTUC的诊断中具有明确的作用,但不太可能取代CT作为首选的成像方式。尿路造影自1990年代后期以来,随着CT尿路造影的采用,IV尿路造影评估上尿路的使用逐渐减少。在一系列事件中,在对患有低风险疾病的年轻患者的监测中已经看到静脉尿路造影的使用重新抬头,以减少辐射暴露和医疗保健成本。虽然不如CT尿路造影准确,但当横截面成像结果不确定或由于肾功能不全或对造影剂过敏而无法进行增强CT/MRI时,需要进行逆行/顺行肾盂造影。肾/膀胱超声一些努力来评估肾脏/膀胱超声诊断UTUC的准确性,以试图减少辐射暴露。然而,这些研究一致证明超声在检测UTUC方面不如CT尿路造影。2,18]。UTUC的诊断通常仅在超声发现肾积水提示的二次检查中进行。因此,输尿管肿瘤太小而不能引起管腔闭塞和肾积水很容易被遗漏。此外,超声图像依赖于操作者的性质也可能导致误诊。最近,Tan等人回顾性分析了在一项前瞻性观察研究(DETECTI)中招募的血尿患者队列中使用肾脏/膀胱超声与CT尿路造影的检出率。他们证实超声的敏感性(14.3%)低于CT尿路造影。基于尿液的研究面对阴性膀胱镜检查,阳性细胞学检查可能是UTUC的第一个征兆。29]。然而,排尿的细胞学检查在检测罕见的来自UTUC的恶性脱落细胞方面的敏感性较差,并且对UTUC的敏感性低于对膀胱癌的敏感性[30]。此外,对于低级别肿瘤,由于器械效应和/或偶发炎症过程导致的假阳性率可能高达50%[31]。通过内窥镜进行的现场定向采集已被证明可以提高检测高级别(HG)(69%灵敏度,85%PPV)和肌肉侵入性UTUC(76%灵敏度,89%PPV)的灵敏度。然而,单独的细胞学检查可能不足以预测HG或MIUTUC的病理结果[32]。进行定点收集时,应从肾盂或输尿管腔内收集尿液。如果通过以前使用过的仪器进行采集,在采集样本之前应使用生理盐水进行彻底清洗。在应用造影剂进行逆行输尿管肾盂造影之前应进行细胞学检查,因为这可能会导致细胞学标本变质[30]。如前所述,细胞学可以弥补非诊断性或模棱两可的内镜活检结果。克莱曼等人表明几乎所有(91%)内镜活检无法诊断的患者可通过细胞学评估做出诊断[33]。此外,在内镜活检中发现2级肿瘤的患者中,伴随的细胞学检查呈阳性增加了升级的风险[34]并升级到MI肌层浸润性UTUC[35]。在输尿管镜激光消融治疗的患者中,异常细胞学预处理也可能预测复发风险增加(94.1%vs.47.1%,p =0.0026)[36]。荧光原位杂交(FISH)是一种基于尿液的细胞遗传学分析,也已用于诊断UTUC。与细胞学相比,FISH始终表现出卓越的灵敏度(77-100%),同时在检测UTUC时保持可比的特异性[37,38]和特定部位的尿液样本[39]。在一项使用特定部位尿液的多中心研究中,来自意大利的一组能够在21名患者中检测UTUC时达到100%的灵敏度[39]。是否可以使用FISH可靠地排除UTUC需要在更大的研究中进行验证。其他努力研究了尿甲基化标志物在诊断UTUC中的诊断潜力。在对108例UTUC的研究中,Guo等人发现一组选择基因(CDH1、HSPA2、RASSF1A、TMEFF2、VIM和GDF15)以82%的敏感性和68%的特异性识别UTUC,产生的AUC为0.836(0.782-0.891)[40]。CX膀胱是一种市售的基于尿液的RNA测试,由五种生物标志物(MDK、HOXA13、CDC2、IGFBP5和CXCR2)组成,也用于诊断Lynch综合征患者的UTUC病例。重要的是,所有其他尿液检查,包括细胞学和FISH,均为阴性。
杨欢 副主任医师 武汉同济医院 泌尿外科946人已读 - 精选 号外:同济医院三个院区门诊正常接诊
11月20日,复旦版《2021年度中国医院综合排行榜》和复旦版《2021年度中国医院专科声誉排行榜》在上海发布。全国共有100家医院进入“复旦版中国医院综合排行榜”,其中华中科技大学同济医学院附属同济医院蝉联全国第六,中南地区第一、华中科技大学同济医学院附属协和医院(排名第7位)、武汉大学人民医院(排名第40位)、武汉大学中南医院(排名第55位);此次《中国医院专科声誉排行榜》共对42个专科进行了排名,同济医院33个专科榜上有名,12个专科跻身全国前10(妇产科名列全国第3;老年医学名列全国第4;泌尿外科名列全国第5;康复医学、变态反应科名列第6;普通外科名列全国第7;小儿外科、呼吸科名列全国第8;生殖医学、传染感染科名列全国第9;放射科、麻醉科名列全国第10),另有21个专科获全国专科声誉提名。协和医院8个专科进入前十。外科门诊位置在五楼
 杨欢 副主任医师 武汉同济医院 泌尿外科2874人已读
杨欢 副主任医师 武汉同济医院 泌尿外科2874人已读 - 精选 初发早期膀胱癌的首选-经尿道铥激光整块切除完胜膀胱电切(2019中华医学会泌尿外科年会国际会场)
膀胱尿路上皮癌发病率在世界癌症发病率中位列第九,是泌尿外科第二常见肿瘤,以老年人无痛肉眼血尿为主要表现。75%新发现的膀胱尿路上皮癌是非肌层浸润性膀胱癌NMIBC,余下25%是肌层浸润性或(和)转移病例。经尿道膀胱肿瘤电切术TURBT是非肌层浸润性膀胱肿瘤的常规治疗,但存在一些并发症:出血、闭孔反射、膀胱穿孔、膀胱刺激症状、电切TUR综合征。 膀胱穿孔实景图 TURBT经尿道膀胱肿瘤电切术治疗非肌层浸润性膀胱癌存在三大问题:分层切割破坏肿瘤的立体层次、促进肿瘤细胞播散种植、肿瘤基底部切除不完整影响临床分期:仅有50-86%大体电切标本中出现逼尿肌,导致临床分期被低估、增加了术后复发率。 自1976年德国报道钕激光治疗非肌层浸润性膀胱癌,从最初的肿瘤汽化术到近十年应用钬激光、铥激光等用于整块切除肿瘤膀胱(ERBT),并在实践中证明了新技术的高效率和安全性。与TURBT相比,经尿道激光膀胱肿瘤整块剜切手术样本中有95%的逼尿肌检出率,病理样本质量更高,复发率更低。Kramer研究比较TURBT、钬激光、铥激光三种方法行膀胱肿瘤整块切除术,铥激光可能比钬激光更适合整块切除,因为其连续激发波可以精准切除。Rapoport等比较TURBT与铥激光整块切除治疗NMIBC,认为铥激光具有更好的安全性:无闭孔反射及更高逼尿肌检出率(58.6比91.6%)。另外由于没有电切刀电场效应完全避免了闭孔反射,减少了膀胱穿孔、髂血管损伤、肠道损伤等严重并发症;另外使用的膀胱灌注液体改用生理盐水,减少了TUR综合症的发生率。我们已应用铥激光剜除浅表性膀胱肿瘤多年,技术成熟,术后恢复快,并已在激光医学权威SCI杂志发表,并在2019年全国泌尿外科年会国际会场做大会发言,获得业内专家一致肯定。 1.杨欢,杨为民。激光在腔内泌尿外科的临床应用,临床外科杂志,2020,2:110-1122.Yang Huan,Wang Ning,Han Shanfu,et al.Comparison of the efficacy and feasibility of laser enucleation of bladder tumor versus transurethral resection of bladder tumor: A meta-analysis. Lasers in Medical Science,2017 ;32(9):2005-2012.3.Zhao C, Tang K, Yang H,et al.Bipolar Versus Monopolar Transurethral Resection of Nonmuscle-Invasive Bladder Cancer: A Meta-Analysis.J Endourol. 2016 Jan;30(1):5-12.科研基金:量子点荧光-磁性-靶向纳米球分选膀胱癌尿脱落细胞的研究,1802030,5万元,2015/1-2016/12,华中科技大学自主创新研究基金,负责人 ,
杨欢 副主任医师 武汉同济医院 泌尿外科3827人已读 - 就诊指南 哪些前列腺增生病人需要手术治疗?
具有中-重度LUTS并已明显影响生活质量的前列腺增生(BPH)患者可选择外科治疗,尤其是药物治疗效果不佳或拒绝接受药物治疗的患者。当BPH导致以下并发症时,建议采用外科治疗:①反复尿潴留(至少在一次拔管后不能排尿或两次尿潴留);②反复血尿;③反复泌尿系感染;④膀胱结石;⑤继发性上尿路积水(伴或不伴肾功能损害)。BPH患者合并腹股沟疝、严重的痔或脱肛,临床判断不解除下尿路梗阻难以达到治疗效果者,应当考虑外科治疗。膀胱憩室的存在并非绝对的手术指征,除非伴有复发性尿路感染或渐进的膀胱功能障碍。
杨欢 副主任医师 武汉同济医院 泌尿外科888人已读 - 精选 滚吧,结石君!-肾输尿管结石的个性化微创碎石取石方案选择
泌尿系结石的个性化微创碎石取石方案的选择 杨欢 华中科技大学同济医学院附属同济医院泌尿外科 尿石症是泌尿外科最常见疾病之一 ,涵盖肾结石、输尿管结石、膀胱结石、尿道结石 临床特点以腰痛伴血尿(肉眼血尿或尿常规检查显微镜下血尿)为主 全球尿石患病率1-15%,5年结石复发率25%,10年复发率50% 绝大部分尿石症都可以通过化石、排石、溶石、碎石、取石得以治疗、解除尿路梗阻、保护肾脏功能。 上尿路结石复杂多变,结石成分、形态、大小、部位各不相同,肾脏有无畸形、结石与周围有无粘连、远端尿道是否梗阻、肾盂肾盏有无积水以及患者的全身状况,都是需要关注的因素。因此,结石治疗方法的选择要依人而定:基于患者结石位置、大小、症状和身体状况(高血压、冠心病等心血管病、肺气肿肺功能不全、服用抗凝药凝血功能不全、糖尿病、肾功能不全、动脉瘤等)综合考虑为病人选择最合适的方案。 8个国家重点学科(泌尿外科、麻醉科、心血管内科、呼吸内科、血液内科等)、30个国家临床重点专科等多学科专家保障病人安全康复。 从体外冲击波碎石ESWL、输尿管硬镜碎石URL、输尿管软镜下钬激光碎石套石RIRS、迷你通道经皮肾镜mini PCNL大功率钬激光碎石取石、腹腔镜输尿管切开取石LUL等主动碎石、取石加药物排石治疗MET、体外物理振动排石EPVL等被动化石、溶石、排石的综合治疗。此外24小时尿路成石高危因素代谢分析联合红外光谱结石成分分析结果指导复发的尿石患者预防结石,防治一体的完整诊治防体系。体外冲击波碎石ESWL中心配有德国进口的Dornier体外冲击波碎石机,可半椭圆体发射或反射的冲击波集中于第二焦点处,再依靠不同定位方式使之与结石重合,击碎结石。适应症:肾、输尿管上段等位置最大径1.5cm以下结石,体外碎石后配合物理振动排石EPVL床可促进结石排出,尤其适合肾下盏结石、不能自行倒立的人群。优势:门诊非侵入性治疗、损伤小、痛苦少、费用低、无需麻醉禁忌:严重肥胖或骨骼畸形(影响能量聚焦)、妊娠、尿路感染、结石以下输尿管怀疑有狭窄、息肉、迂曲等梗阻、动脉瘤距结石5cm以内、凝血功能障碍(阿司匹林、华法林、利伐沙班等);安装心脏起搏器者需要专科医师调节参数后才能ESWL 结石质地 正常输尿管 输尿管迂曲 输尿管息肉狭窄ESWL缺点:犹如隔山打牛,碎石效果不确定,受结石质地(碎石前可根据泌尿系螺旋CT薄层平扫三维重建确定结石CT值评估硬度》1000HU效果差)、成分(既往结石成分分析一水草酸钙、磷酸钙及胱氨酸结石等质地硬结石)影响:质硬结石难以击碎,藕断丝连的结石碎石后排石效果不佳,而短期内反复多次、高能量的冲击波碎石,可能造成肾功能不可逆性损伤;较大肾、输尿管结石体外碎石后大量结石碎片同时进入输尿管容易形成“石街”,造成梗阻积水,有时继发感染,需急诊入院手术解除梗阻。排石过程中可出现肾绞痛,少数病人可出现肾周围血肿。腔内泌尿外科中心配有德国Wolf输尿管硬镜、德国STORZ纤维软镜、日本olympus电子输尿管软镜和一次性组合式输尿管软镜等。输尿管镜(URL)适用于体外冲击波碎石失败或不适宜行体外冲击波碎石或保守治疗失败的输尿管中下段结石,一般采用全麻、截石位(见上图)。过度肥胖患者的第一选择。优势:碎石效果明确,激光碎石不受结石质地、成分的影响、全程在监视器直视下输尿管镜经尿道、膀胱插入输尿管,用激光光纤将结石粉碎;较体外冲击波碎石效果更确切,而且身体表面没有“刀口”,甚至被称为“无创手术”局限:输尿管上段的结石离肾脏近,在碎石过程中极易向头侧漂回积水肾脏内 ,输尿管硬镜够不到肾结石(解决预案:如肾积水小于3cm可术中即刻换输尿管软镜下钬激光碎石;肾积水超过3cm建议翻身改俯卧位行超迷你经皮肾镜取石)预案:为防止中上段结石在输尿管硬镜碎石过程中结石向头侧漂回肾脏,Innovex输尿管管路封堵器或Cook拦石网可置于结石上方阻止输尿管镜碎石过程中结石回退肾脏。输尿管软镜下激光碎石套石(RIRS)是治疗肾、输尿管上段2.5cm以下结石(积水需小于3cm)最好的“无创”无疤痕的经自然腔道手术(顺势而为)。一般采用全麻、截石位(见上图)。缘于镜体末端可弯曲的头部和柔软的体部,输尿管软镜可以经尿道、膀胱、输尿管进入肾脏后通过头部变换方向寻找定位结石,用激光光纤击碎肾脏内的结石,用套石篮取出。优势:碎石效果不受结石成分、质地影响,利用人体自然通道,损伤极小、患者恢复快,一般术后3天内出院 ;局限:输尿管软镜由于远端弯曲需要、所用激光光纤较细软、承载的激光能量小,碎石的效率没有经皮肾镜所用粗光纤高,所以不适合2.5厘米以上的大结石(术中所需麻醉时间很长、术后排石时间比小结石长)。建议2cm以上肾结石需提前预置双J管1-2周。自2014年开展输尿管软镜下激光碎石联合套石篮以来已开展数百例各种肾输尿管结石,多次应邀在湖北、广西的学术年会和广东、安徽、河南、江西等地医院演示输尿管软镜碎石套石,并通过授课、手把手带教方式指导中华医学会县级医院尿石医师数十人。URL和RIRS的禁忌症:未控制的尿路感染、不能耐受麻醉微通道经皮肾镜mini PCNL治疗适用于超过2厘米以上的输尿管上段结石或肾结石(类似破门而入取石)。一般全麻或椎旁阻滞麻(术中患者清醒术后即刻下床),取俯卧位,通过经皮肤的肾脏穿刺,建立一个人工通道,将肾镜置入肾脏内寻找结石,在监视器摄像头直视下利用激光光纤或超声弹道探杆击碎结石,并从通道中取出碎石。术后放置肾造瘘管引流尿液。优势:碎石不受结石成分质地影响,取石效果立竿见影,是各种取石手术中即刻结石取净率最高的方法;比开放或腹腔镜取石手术创伤小、痛苦小,效果很明确禁忌症:凝血功能障碍、未能控制的尿路感染局限性:肾脏有轻微损伤(5-8mm直径取石通道,不过结石太大,体外碎石和软镜碎石无效或失败情况下的唯一微创治疗选择),有大出血、尿源性脓毒血症风险,对医院麻醉科、放射介入科(大出血时急诊介入栓塞止血救治)、重症监护室(尿源性脓毒血症的救治)要求较高。对手术医生要求有较高的介入超声定位经验保证肾脏精准穿刺及经皮肾通道建立,需要大宗病例和丰富的临床经验。常规开展完全椎旁阻滞麻醉、免X线辐射、单一俯卧体位、免插管制作人工肾积水、超声辅助完全可视化下精准肾脏穿刺并利用迷你经皮肾镜、智能监控负压吸引清石排石系统治疗各种类型肾结石,创伤小恢复快,手术当天进食水,术后第二天可下床复查平片,恢复快出院早。已在德国泌尿外科杂志Urologia internationalis和英国BMC urology上发表相关临床经验,并参编权威尿石权威著作《Urolithiasis: Basic Science and Clinical Practice》《泌尿系结石(第二版)》编写。应邀在清华大学泌尿系结石论坛、复旦大学泌尿结石基础与临床进展学习班、世界腔内泌尿外科学会“腔内泌尿外科的挑战”国际年会、国际泌尿协会做报告介绍同济经皮肾镜精准穿刺经验。腹腔镜作为传统开放手术的一种微创替代方法,侧卧位全麻下经过腰部3 个1 厘米左右的小切口,就能完成输尿管切开取石的操作,比开放手术创伤小,有了腔内碎石技术后很少采用。尤其适用于合并肾盂输尿管狭窄畸形的结石。已于2017年在Medicine上撰文发表介绍腹腔镜切开取石经验。体外物理振动排石机利用振动波的离心振动原理,游离、驱动结石排出体外适应症①小于6mm的泌尿系结石(包括体检发现的无症状结石);②ESWL治疗后的排石治疗;③各种腔镜微创治疗后的残石;④结石所致的急性肾绞痛纯物理疗法,脏器无损伤,具有排石迅速、高效,安全可靠的特点,每次治疗仅需6-12分钟,肾、输尿管结石等碎石后残余结石通常两至三次即可排出体外,缩短了排石期,减少了镇痛药用量。参考文献1. Yang H.Multi-tract percutaneous nephrolithotomy combined with EMS lithotripsy for bilateral complex renal stones: our experience.BMC Urol. 2017 28;17(15).(Corresponding author)2.Yang Huan,et al.Usage of multilevel paravertebral block as the main anesthesia for mini-invasive PCNL: retrospective review of 45 cases with large stones.Uro Int,2017 Oct;99(3):326-3303.Yang Huan,et al.The application of a novel integrated Rigid and Flexible Nephroscope in percutaneous nephrolithotomy for Renal staghorn stones.BMC Urology,2017 Aug 24:17(67)4.Yang Huan,et al.Urgentlaparoscopic ureterolithotomy for proximal ureter stones accompanied withobstructive pyelonephritis: Is it safe and effective without preoperativedrainage?Medicine,2017;96 (45): e86575.参编《Urolithiasis: Basic Science and Clinical Practice》6.参编《泌尿系结石(第二版)》7.谢凯,杨为民,杨欢等。X线定位体外冲击波碎石术23年15019例疗效观察,中华泌尿外科杂志,2012,8:581-583科研经费:1.口服草酸降解酶/二氧化硅复合纳米胶囊治疗高草酸尿症的研究,81500534,20.4万,国家自然科学基金青年项目,负责人2.利用宏基因组学技术分析特发性高草酸尿症大鼠肠道微生物群的实验研究,20130142120072,4万元,教育部高校博士点科研基金(新教师类),负责人3.雄激素在草酸钙结石形成中作用机制研究,5万元,湖北省自然科学基金面上项目,负责人5.重组草酸脱羧酶和草酸氧化酶治疗高草酸尿的实验研究,81270788,65万元,国家自然科学基金面上项目,排名第二 ,结题6.泌尿系结石成分类型与肠道微生物群宏基因组关联性研究, 81470935, 73万, 国家自然科学基金面上项目,排名第二 ,结题7.利用宏基因组学技术探讨特发性草酸钙结石患者肠道菌群与结石形成危险因素的相关性研究,70万元,国家自然科学基金面上项目,排名第二8.维生素D3通过VDR-miR-125b-Slc26a6通路促进肾脏草酸钙结石形成的机制研究,58万,国家自然科学基金面上项目,排名第三9.表达草酸代谢酶基因的乳酸杆菌构建及治疗高草酸尿症的实验研究,国家自然科学基金面上项目,排名第四
杨欢 副主任医师 武汉同济医院 泌尿外科6043人已读





